|
Getting your Trinity Audio player ready...
|
La hipertensión en el embarazo es el trastorno médico más común, afectando a 1 de cada 10 gestaciones. La principal preocupación radica en sus posibles efectos perjudiciales tanto para la madre como para el feto. El diagnóstico de un desorden hipertensivo se establece cuando las cifras tensionales superan 140/90 después de la semana 20 de gestación, en una paciente previamente normotensa y sin presencia de proteinuria.
Los desórdenes hipertensivos en el embarazo tienen repercusiones significativas a nivel mundial, causando 50,000 muertes maternas y 900,000 perinatales anualmente. Estos trastornos también aumentan el riesgo de complicaciones cardiovasculares en el futuro y predisponen a los hijos a desarrollar hipertensión arterial y síndrome metabólico. En Latinoamérica y el Caribe, la preeclampsia contribuye al 25.7% de las muertes maternas, con un aumento del 25% en las últimas dos décadas.
La incidencia de desordenes hipertensivos está en aumento, vinculada al envejecimiento materno, obesidad, reproducción asistida y comorbilidades médicas. Estos desórdenes, especialmente la preeclampsia, afectan más a mujeres afro-caribeñas, embarazos multifetales y primigrávidas. Asociados con complicaciones graves, contribuyen a la mortalidad materna, parto pretérmino, restricción del crecimiento y muerte perinatal, con una incidencia estimada del 5-10%.
Los factores de riesgo incluyen edad materna, paridad, raza, historia familiar de preeclampsia, presión arterial, técnicas de reproducción asistida, índice de masa corporal, y comorbilidades como diabetes, hipertensión y enfermedad renal. El control prenatal busca identificar estos riesgos, anticipar desórdenes hipertensivos y prevenir su progresión.
La detección temprana es esencial, realizándose en el primer trimestre para intervenir y reducir la prevalencia. Se recomienda mantener cifras de presión arterial y considerar factores de riesgo como SOP. La medición del índice de pulsatilidad de las arterias uterinas entre las semanas 11-13.6 es aconsejada cuando sea posible.
Hipertensión Gestacional: Aparece después de la semana 20 de gestación, sin proteinuria durante el embarazo, con normalización de la presión después del parto (Hipertensión Transitoria) o persistencia de cifras elevadas (Hipertensión Crónica).
Pre-eclampsia: Caracterizada por cifras tensionales ≥140/90mmHg, proteinuria ≥300mg/24h, y creatinina sérica elevada (>30 mg/mmol) después de la semana 20 de gestación o hasta dos semanas posparto.
Pre-eclampsia con Datos de Severidad: Presenta cifras tensionales ≥160/110 mmHg y síntomas con compromiso de órgano blanco, como cefalea, visión borrosa, dolor en flanco derecho, entre otros.
Eclampsia: Complicación de la pre-eclampsia severa con síntomas neurológicos, incluyendo convulsiones, hiperreflexia, cefalea, alteraciones visuales, enfermedad cerebrovascular, edema pulmonar, y posiblemente hasta el décimo día postparto.
Hipertensión Crónica: Presión arterial ≥140/90 mmHg antes del embarazo, antes de la semana 20 de gestación o hasta la semana sexta postparto, con o sin proteinuria.
Hipertensión Crónica + Pre-eclampsia Sobreañadida: Desarrollo de pre-eclampsia o eclampsia en una mujer con hipertensión crónica preexistente.
Evaluación de Trastornos Hipertensivos en el Embarazo:
La evaluación de los trastornos hipertensivos en el embarazo incluye la evaluación del riesgo de preeclampsia, la gravedad de la preeclampsia y la presencia de hallazgos relevantes adicionales, incluyendo causas identificables de hipertensión o enfermedad renal.
Detección de Proteinuria:
Las mujeres embarazadas con baja sospecha de preeclampsia deben ser evaluadas para la detección de proteinuria en cada visita prenatal a través de tira reactiva, por lo menos 1 vez al mes.
Proteinuria y Diagnóstico:
La aparición de proteinuria en un examen general de orina anuncia un posible inicio de complicación hipertensiva, ya sea preeclampsia, preeclampsia sobreagregada a hipertensión arterial sistémica crónica o enfermedad renal. La cantidad de pérdida de proteínas tiene implicaciones tanto diagnósticas como pronósticas.
Pruebas de Proteinuria:
Las mujeres diagnosticadas con hipertensión gestacional o hipertensión arterial crónica y embarazo o mujeres con riesgo elevado para el desarrollo de preeclampsia deben solicitar pruebas para la medición de proteinuria (recolección de orina de 24 horas para cuantificar la cantidad de proteinuria) en cada visita de control prenatal. Un resultado por tira reactiva de 1+ requiere confirmación a través de recolección de orina de 24 horas para cuantificar la cantidad de proteinuria, debido a que se correlaciona con 0.3 g o más de proteinuria.
Manejo de Hipertensión en el Embarazo:
Si se detecta hipertensión durante el embarazo en mujeres previamente sanas o en aquellas con alto riesgo de preeclampsia, se sugiere evaluar la hospitalización a corto plazo para distinguir la hipertensión gestacional, preeclampsia o hipertensión arterial crónica secundaria y, en caso de confirmarse el trastorno hipertensivo, iniciar el tratamiento adecuado.
Laboratorio y Gabinete:
Los exámenes de laboratorio recomendados para monitorear a las pacientes con trastornos hipertensivos del embarazo son: Hemoglobina y hematocrito, recuento plaquetario, AST, ALT, Deshidrogenasas láctica (DLH), creatinina y en presencia de proteinuria, cuantificación de proteínas en orina de 24 horas. La medición de ácido úrico suele utilizarse como marcador de la gravedad de la preeclampsia. En la mujer con hipertensión crónica y embarazo se recomienda evaluar el daño en órgano blanco.
Monitoreo Fetal:
La monitorización del feto incluye ultrasonido fetal (para evaluar el peso fetal y el volumen del líquido amniótico), prueba sin estrés (para evaluar la reactividad del ritmo cardíaco fetal) o la determinación del perfil biofísico (para evaluar el bienestar fetal).
Indicadores de Hospitalización Urgente:
Amerita hospitalización urgente aquella paciente que presente (aún cuando no se demuestre de manera inmediata proteinuria): hipertensión severa, dolor en epigastrio, dolor en hipocondrio derecho, náusea y vómito.
Eficacia de Profilaxis con Ácido Acetilsalicílico:
Las dosis bajas de aspirina (AAS) se asocian a una mejor invasión trofoblástica a las arterias espirales por incremento de la producción de factor de crecimiento placentario, disminución de la apoptosis de las células trofoblásticas, así como un mejor balance en el perfil de citosinas. La profilaxis con AAS a dosis bajas puede reducir la tasa de pre-eclampsia y restricción del crecimiento intrauterino hasta en un 50%, en pacientes de alto riesgo, cuando se administra antes de la semana 16. A pesar de esta reducción significativa, la aspirina no reduce el riesgo de preeclampsia a las mismas tasas en pacientes de bajo riesgo. Se recomienda el uso de AAS a dosis bajas (80- 150mg) administración nocturna, en pacientes de alto riesgo o con screening positivo para preeclampsia antes de la semana 16. Debe suspenderse a la semana 36 de gestación debido a sus efectos en la capacidad de coagulación neonatal.
Suplementación de Calcio:
Las recomendaciones para la suplementación de calcio se basan en ensayos controlados aleatorios que incluyen al menos 1 g/día de suplementos orales para las mujeres con una ingesta dietética baja de calcio, definida como ≤600 mg/día.
En el tratamiento de trastornos hipertensivos durante el embarazo, se establecen recomendaciones tanto no farmacológicas como farmacológicas.
Tratamiento No Farmacológico:
No se recomienda la restricción calórica para mujeres con sobrepeso u obesidad, ya que no se ha asociado con una menor incidencia de preeclampsia o hipertensión gestacional.
Se sugiere la ingesta de dietas normosódicas en mujeres de bajo riesgo.
Para pacientes con bajo riesgo de preeclampsia, se aconseja establecer un plan de ejercicio individualizado.
Tratamiento Farmacológico:
Hipertensión Gestacional:
Se recomienda iniciar tratamiento antihipertensivo cuando la presión arterial diastólica persiste por encima de 90 mmHg.
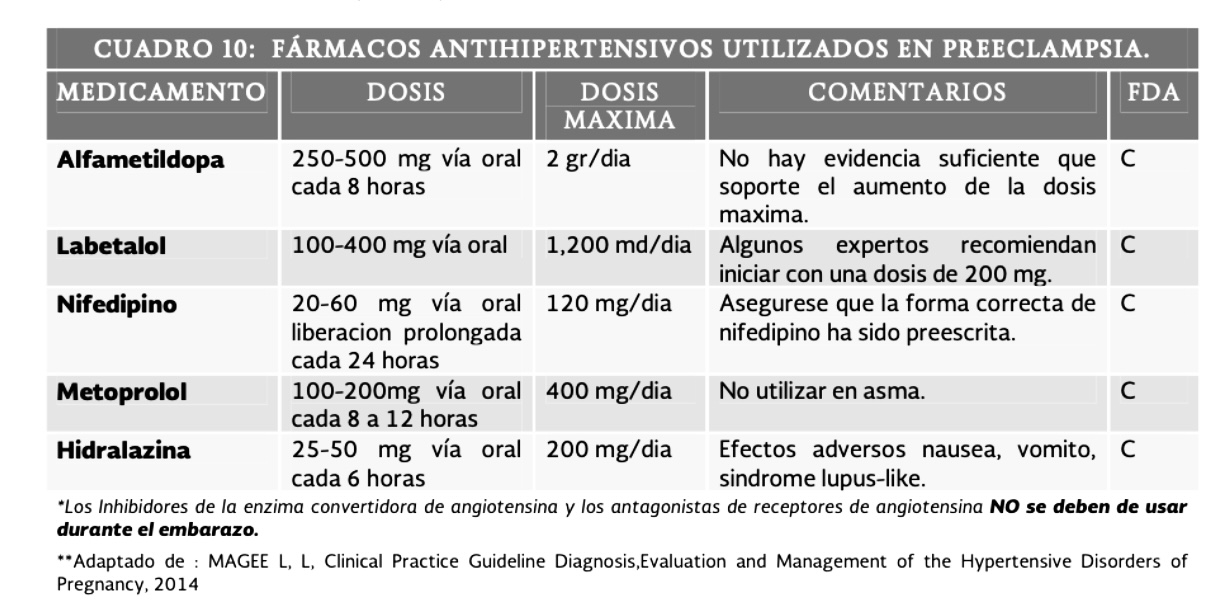
La metildopa se sugiere como medicamento de primera línea por su seguridad durante el embarazo, a pesar de posibles efectos secundarios como sedación.
Los bloqueadores de canales de calcio son una opción segura para disminuir la presión arterial y otros valores séricos.
Hidralazina se considera una alternativa de segunda línea.
Hipertensión Arterial Sistémica Crónica:
Mujeres con padecimientos crónicos deben recibir consejería antes del embarazo y ajustar el tratamiento para garantizar un embarazo seguro.
Se recomienda sustituir inhibidores de la enzima convertidora de angiotensina (IECA) y antagonistas de los receptores de angiotensina 2 (ARA 2) por alfametildopa, nifedipino o hidralazina.
Mantener las cifras de tensión arterial por debajo de 130/80mmHg.
Alfametildopa es el tratamiento de primera línea, y los bloqueadores de canales de calcio son la segunda opción durante la gestación.
Terminación del Embarazo:
Se sugiere considerar el parto entre las semanas 38 y 39+6 para mujeres con hipertensión crónica y embarazo bien controladas, favoreciendo la vía vaginal.
La inducción del trabajo de parto se recomienda para mujeres con trastorno hipertensivo controlado después de las 38 semanas, considerando las condiciones obstétricas.
Criterios de Hospitalización:
Ameritan hospitalización urgente pacientes con dolor en hipocondrio derecho y náusea/vómito, incluso sin evidencia inmediata de proteinuria.
CUIDADOS AMBULATORIOS:
Vigilancia Prenatal:
La vigilancia prenatal en mujeres con hipertensión gestacional o hipertensión arterial sistémica crónica se recomienda cada 2 a 3 semanas.
Deben recibir consejería sobre estrategias de tratamiento y riesgos de la medicación.
Vigilancia para Restricción del Crecimiento Fetal:
La vigilancia para la restricción del crecimiento fetal, mediante ultrasonido, se recomienda a intervalos de 2 a 4 semanas en el tercer trimestre.
La frecuencia depende de factores como la presión arterial materna, medicamentos, complicaciones y hallazgos anteriores.
Perfil Biofísico Modificado:
Debido a la asociación entre hipertensión crónica y muerte fetal, se recomienda el perfil biofísico modificado cada 1 a 2 semanas.
En caso de un perfil bajo, se puede recurrir al perfil biofísico completo considerando diversos factores para determinar el momento adecuado para la interrupción de la gestación.
Pruebas de Bienestar Fetal:
Se recomienda iniciar pruebas de bienestar fetal a partir de las 32-34 semanas en pacientes con trastorno hipertensivo del embarazo controlado.
Considerar realizarlas a edades gestacionales menores en casos de muy alto riesgo para madre y feto.
La frecuencia semanal se basa en la baja probabilidad de muerte fetal intrauterina en los 7 días siguientes a una prueba tranquilizadora.
Velocimetría Doppler:
En unidades con el recurso, la velocimetría Doppler puede realizarse en la evaluación de pacientes con trastorno hipertensivo y sospecha de feto con restricción del crecimiento intrauterino (RICU) o durante el seguimiento de fetos con diagnóstico confirmado de RCIU.
CRITERIOS DE REFERENCIA:
Referencia de Primer a Segundo Nivel de Atención:
Para pacientes con diagnóstico de trastorno hipertensivo en el embarazo.
En presencia de datos clínicos que sugieran la aparición de preeclampsia (cifras tensionales >140/90mmHg, síntomas visuales, cefalea persistente, dolor epigástrico, proteinuria).
Referencia de Segundo a Tercer Nivel de Atención:
En casos de pacientes con diagnóstico de hipertensión gestacional y comorbilidad asociada.
Para mujeres con diagnóstico de hipertensión arterial sistémica crónica.
En presencia de hipertensión arterial sistémica crónica con sospecha de preeclampsia sobreagregada.
PRONÓSTICO:
El objetivo primario del tratamiento antihipertensivo es la reducción de la morbilidad materna y la limitación de los episodios de hipertensión severa. En la paciente con hipertensión crónica, se busca mantener la presión arterial ≤ 140/90 mmHg. Cuando existen condiciones comórbidas, el objetivo es mantener la presión arterial ≤130/80 mmHg.
Centro Nacional de Excelencia Tecnológica en Salud (CENETEC). (2017, diciembre). Detección y diagnóstico de enfermedades hipertensivas del embarazo. Referencia Rápida: Guía de Práctica Clínica. México. Recuperado de http://www.cenetec-difusion.com/CMGPC/IMSS-058-08/RR.pdf