|
Getting your Trinity Audio player ready...
|
La preeclampsia es un trastorno multisistémico en mujeres embarazadas, diagnosticado por criterios como presión arterial elevada, presencia de proteínas en la orina y otros síntomas. Puede ser causante del 10 al 15% de las muertes maternas a nivel mundial, con posibles factores como inmunológicos, trombóticos, genéticos, mala adaptación placentaria y estrés oxidativo. La preeclampsia severa se caracteriza por criterios adicionales, como alteraciones en laboratorio o el síndrome HELLP. La hipertensión arterial crónica en el embarazo puede ser primaria o secundaria, diagnosticándose antes de las 20 semanas, mientras que la hipertensión gestacional se manifiesta después de las 20 semanas sin presencia de proteínas en la orina.
Los trastornos hipertensivos del embarazo (HDP) afectan alrededor del 15% de los embarazos, siendo responsables de aproximadamente el 18% de las muertes maternas a nivel mundial, con entre 62,000 y 77,000 muertes anuales estimadas. La preeclampsia, una complicación de estos trastornos, aumenta la morbilidad y mortalidad materna, así como las implicaciones económicas para las familias y los servicios de salud. Por cada mujer fallecida, se estima que otras 20 pueden experimentar morbilidad severa o discapacidad, con riesgos a largo plazo como enfermedades cardiovasculares y diabetes tipo 2. El manejo eficaz de la preeclampsia desde el periodo preconcepcional hasta su manifestación clínica es crucial para reducir los riesgos tanto para la madre como para el feto. Se identifican diversos factores de riesgo asociados con el desarrollo de preeclampsia, como la nuliparidad, la edad avanzada, antecedentes familiares, embarazos múltiples, obesidad, enfermedades preexistentes y presión arterial elevada antes de las 20 semanas de gestación.
El Colegio Americano de Ginecólogos y Obstetras (ACOG) actualmente clasifica la preeclampsia en una categoría única, eliminando la distinción previa entre preeclampsia leve y severa. La preeclampsia se presenta en un espectro clínico que va desde formas leves hasta severas. En la mayoría de las mujeres, la progresión a través de este espectro es gradual, y el diagnóstico de preeclampsia sin características de severidad debe entenderse como una fase de la enfermedad. En algunos casos, la enfermedad puede progresar más rápidamente, lo que aumenta el riesgo para la salud materna y perinatal.

El síndrome de preeclampsia se divide en preeclampsia y preeclampsia con características de severidad. El diagnóstico se realiza en mujeres con embarazo de 20 semanas o más, considerando hipertensión arterial y proteinuria. La preeclampsia con datos de severidad implica complicaciones en diferentes sistemas, como el nervioso central, cardiorrespiratorio, hematológico, renal, hepático y la unidad feto placentaria. La medición de la presión arterial y proteinuria es esencial, y se recomienda el monitoreo en casa. La predicción de la preeclampsia se basa en marcadores plasmáticos y flujos vasculares por doppler, siendo crucial en casos de alto riesgo para decidir tratamientos oportunos y prevenir complicaciones materno-fetales.

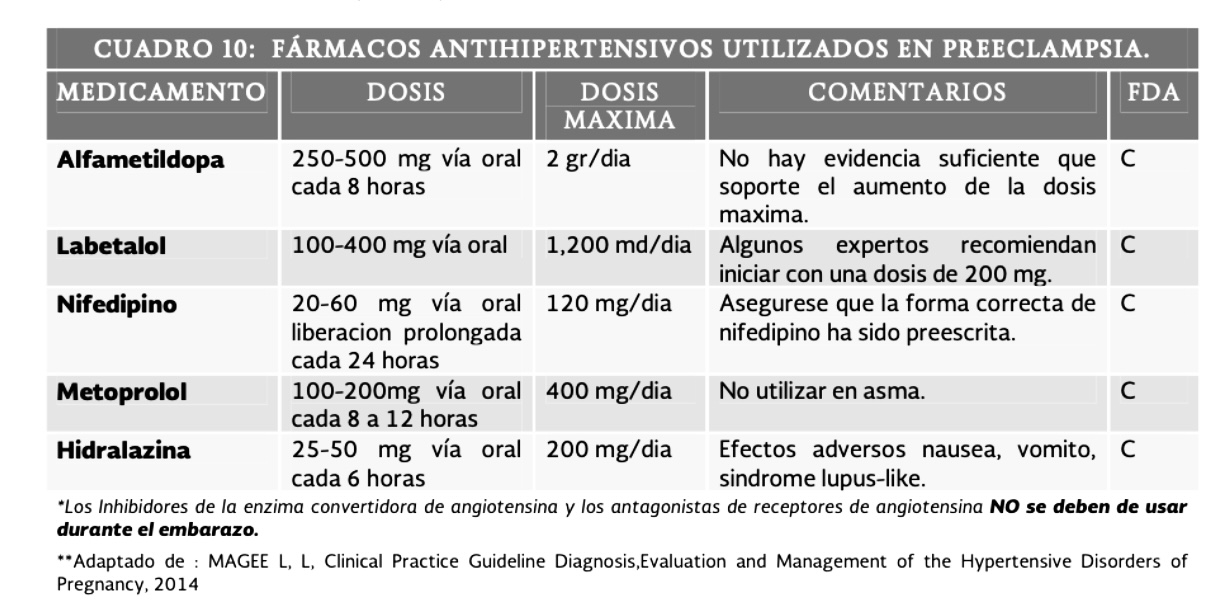
Tratamiento farmacológico para la preeclampsia sin datos de severidad incluye mantener la presión arterial diastólica entre 80-105 mm Hg y sistólica entre 130-155 mm Hg. Se recomienda iniciar un protocolo de vigilancia con mediciones diarias de presión arterial y exámenes de laboratorio. En casos de preeclampsia con datos de severidad, la presencia de hipertensión severa y otros síntomas requiere hospitalización urgente, preferiblemente en unidades de cuidados intensivos, aunque no se demuestre de inmediato la proteinuria. La elección de antihipertensivos se basa en la experiencia clínica, disponibilidad y costos. En cuanto a la resolución del embarazo, se sugiere trasladar a tercer nivel de atención con unidad de cuidados intensivos neonatales a pacientes con preeclampsia y embarazo entre las 24-31 semanas, así como a aquellas entre las 32-36.6 semanas con retraso en la resolución para administrar inductores de madurez. Durante el trabajo de parto, se recomienda monitoreo continuo de signos vitales en pacientes con hipertensión gestacional o preeclampsia.
Prevención de Eclampsia:
Se recomienda el sulfato de magnesio como primera línea para prevenir la eclampsia en casos de preeclampsia con datos de severidad.
El tratamiento incluye una dosis inicial de 4 g IV seguida de una infusión de 1 g/hora durante 24 horas. Se puede administrar una nueva dosis en caso de recurrencia de convulsiones.
Prevención de Preeclampsia:
Para la preeclampsia de inicio temprano, se sugiere intervenciones preventivas en mujeres con riesgo aumentado antes de las 16 semanas de gestación.
Factores de riesgo incluyen historia familiar de diabetes, índice de masa corporal >30 Kg/m2, ganancia de peso >0.5 Kg/semana, y otros.
Se recomienda dosis bajas de ácido acetilsalicílico (100 mg/día) antes de la semana 16 en pacientes con factores de riesgo.
No se aconseja la restricción de sodio en la dieta para prevenir la preeclampsia.
Vigilancia Materna y Fetal:
Pacientes con preeclampsia sin datos de severidad deben realizar monitoreo ambulatorio de la presión arterial, control prenatal semanal, y vigilancia del peso fetal por ultrasonido cada 3 semanas.
En caso de restricción del crecimiento intrauterino, se sugiere Doppler en la arteria umbilical y otras mediciones.
La frecuencia y modalidad de la evaluación fetal dependen de las condiciones de cada paciente con preeclampsia.
Vigilancia del Puerperio:
Después del parto, se recomienda monitoreo de la presión arterial, revaloración del uso de antihipertensivos, exámenes de control, hidratación, control de dolor, y uso de oxitocina en caso de hemorragia obstétrica.
Las pacientes con preeclampsia severa deben ser citadas dos semanas después del alta hospitalaria y deben monitorear la presión arterial en casa diariamente durante días alternos.
Se aconseja verificar las cifras tensionales y la presencia de proteínas en orina 6 semanas después de la resolución del embarazo.
Si después de 12 semanas la paciente continúa hipertensa, se considera hipertensa crónica y debe tratarse como tal.
La presión arterial se mide alrededor del quinto día postparto para identificar mujeres con preeclampsia tardía, hospitalizándolas si es necesario.
Manejo Farmacológico de la Hipertensión Postparto:
Se recomienda tratamiento farmacológico para cifras de hipertensión postparto severa, cifras no severas con criterios de severidad, hipertensión gestacional persistente, y mujeres con hipertensión crónica preexistente.
El tratamiento antihipertensivo se reduce cuando la presión arterial alcanza valores entre 130-140/80-90 dos semanas después del parto.
Pronóstico Materno-Fetal en Preeclampsia:
El pronóstico de la preeclampsia se ve afectado por factores como la edad gestacional al diagnóstico, la severidad de la enfermedad hipertensiva y antecedentes de enfermedades preexistentes.
Las pacientes con hipertensión crónica tienen un 25% de riesgo de desarrollar preeclampsia, y este riesgo es mayor si la hipertensión persiste por más de 4 años o está vinculada a insuficiencia renal.
En casos de preeclampsia severa, las complicaciones maternas son más frecuentes, incluyendo insuficiencia renal aguda, insuficiencia cardiaca con edema pulmonar, restricción del crecimiento intrauterino, oligohidramnios, hemorragia obstétrica masiva y desprendimiento de placenta, entre otras.
Centro Nacional de Excelencia Tecnológica en Salud (CENETEC). (2017, septiembre 3). Prevención, diagnóstico y tratamiento de la preeclampsia en segundo y tercer nivel de atención. Referencia Rápida: Guía de Práctica Clínica. México. http://www.cenetec-difusion.com/CMGPC/S-020-08/RR.pdf

